幼儿消炎药安全使用指南-家长必读与注意事项解析
adminc2025-04-07疾病百科26 浏览
当孩子因感染出现炎症反应时,许多家长会陷入“是否用消炎药”“如何安全用药”的焦虑中。数据显示,我国每年因用药不当导致耳聋的儿童约3万人,其中抗生素滥用是重要诱因。本文以科学视角解析幼儿消炎药的使用逻辑,帮助家长在疾病应对中做出更明智的选择。
一、理解“消炎药”:区分炎症类型与药物作用
1. 炎症的本质与分类
炎症是机体对感染、外伤等刺激的防御反应,表现为红肿、疼痛、发热。但病因不同,处理策略迥异:
细菌感染:如化脓性扁桃体炎、中耳炎,需抗生素(如青霉素、头孢)针对性杀菌。
病毒感染:如流感、疱疹性咽峡炎,抗生素无效,需抗病物或对症治疗。
非感染性炎症:如过敏、外伤,需抗炎药(如布洛芬)缓解症状。
2. 抗生素≠消炎药:破除常见误区

家长常将抗生素等同于消炎药,实则二者作用机制不同:
抗生素(如阿莫西林、阿奇霉素)通过杀灭或抑制细菌生长消除感染。
抗炎药(如布洛芬)通过抑制炎症介质减轻红肿热痛,不针对病原体。
错误使用抗生素可能掩盖病情,甚至诱发耐药性。例如,90%的肺炎支原体已对阿奇霉素耐药。
二、幼儿安全用药的四大核心原则
1. 严格遵循“三不”原则
不自行用药:50%的家长存在抗生素滥用行为。细菌感染需医生通过血常规、咽拭子等检查确诊。
不随意更换药物:如头孢治疗3天无效,需重新评估病原体,而非直接换用阿奇霉素。
不擅自停药:即使症状缓解,也需完成疗程(通常细菌感染需7-10天),避免耐药菌残留。
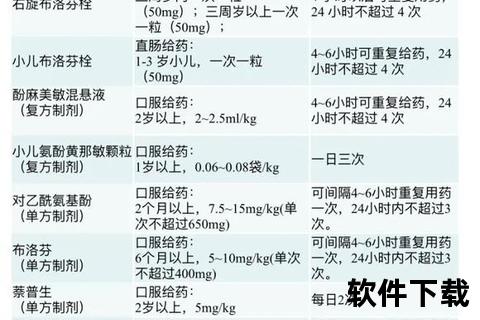
2. 剂量与剂型的科学选择
按体重计算剂量:例如阿奇霉素每日剂量为10mg/kg,而非按年龄粗略估算。
优先选择儿童剂型:混悬剂、颗粒剂更易控制剂量,避免片剂分割导致的误差。
3. 过敏与不良反应的防范
青霉素类必须皮试:即使既往无过敏史,每次使用前仍需皮试。
警惕交叉过敏:对青霉素过敏者中,10%可能对头孢类药物过敏。
监测肝肾功能:氨基糖苷类(如庆大霉素)可能损伤听力与肾脏,3岁以下慎用。
4. 药物相互作用与饮食禁忌
避免与钙剂同服:头孢类药物与钙剂结合可能形成结晶。
禁用含酒精食物:头孢类可能引发双硫仑反应,服药期间忌用酒精擦浴、食用醪糟等。
三、常见感染场景的用药策略
1. 呼吸道感染
细菌性扁桃体炎:首选阿莫西林(50mg/kg/天),青霉素过敏者可选头孢呋辛。
支原体肺炎:阿奇霉素(10mg/kg/天)连用3-5天,重症需静脉给药。
2. 消化道感染
细菌性肠炎:轻症可用蒙脱石散+益生菌,中重度需头孢克肟。
抗生素相关性腹泻:立即停用原药物,补充布拉氏酵母菌等益生菌。
3. 皮肤与软组织感染
脓疱疮:外用莫匹罗星软膏,范围较大时口服头孢氨苄。
动物咬伤:阿莫西林克拉维酸预防狂犬病以外的细菌感染。
四、家长高频疑问与风险预警
1. “发烧就用抗生素?”——识别细菌感染信号
持续高热不退(>3天)、脓性分泌物(黄绿痰、耳道流脓)、血象异常(中性粒细胞、CRP升高)是细菌感染标志。
单纯病毒性发热:体温≤38.5℃且精神良好时,物理降温比药物更安全。
2. “药物见效慢,可否加量?”——警惕毒性累积
案例:某2岁幼儿因超量服用阿奇霉素导致肝功能异常。需牢记:
两次用药间隔:布洛芬需间隔6-8小时,对乙酰氨基酚4-6小时。
24小时上限:退热药每日不超过4次,即使交替使用。
3. “进口药是否更安全?”——理性看待药物差异
成分一致性:国产与进口头孢克肟有效成分相同,区别在于辅料工艺。
经济型选择:青霉素、一代头孢价格低廉且耐药率低,适合普通感染。
五、特殊情况的应急处理
1. 过敏反应急救
轻度皮疹:立即停药,口服西替利嗪(6月+)或氯雷他定(2岁+)。
过敏性休克:立即注射肾上腺素(0.01mg/kg),保持气道通畅。
2. 药物误服应对
催吐禁忌:强酸强碱、尖锐药物不可催吐,需立即就医。
携带药瓶:帮助医生快速识别成分,计算解毒剂量。
六、预防胜于治疗:降低抗生素依赖
1. 疫苗接种:肺炎球菌疫苗、Hib疫苗可减少60%的细菌感染风险。
2. 增强免疫力:每日户外活动2小时,补充维生素D(400IU/天)。
3. 院感防控:疾病高发期避免聚集,就诊时佩戴口罩。
行动建议:建立家庭用药日志,记录孩子每次用药的剂量、反应与疗效。当出现持续高热、精神萎靡、皮疹等症状时,立即就医而非自行调整药物。科学用药的本质,是在“过度治疗”与“延误病情”之间找到平衡点。




