宫腔镜术前检查项目清单-关键步骤与注意事项解析
adminc2025-04-11健康指南23 浏览
当医生建议进行宫腔镜手术时,许多患者对术前需要做哪些准备感到迷茫。作为一项重要的妇科诊疗技术,宫腔镜既能帮助探查子宫腔病变,又能实现精准微创治疗。但这项看似简单的操作背后,隐藏着关乎手术安全与疗效的关键细节。
一、术前检查清单:为手术安全保驾护航

根据2023版《中国宫腔镜诊断与手术临床实践指南》及多中心临床共识,完整的术前检查体系分为三大模块:
1. 基础健康评估
血液系统检查:血常规(排查贫血、感染)、凝血四项(评估出血风险)、血型(备血需要)、肝肾功能(代谢能力评估)
感染性疾病筛查:乙肝、丙肝、HIV、抗体检测(防止交叉感染)
心脏功能检测:心电图(排除严重心血管疾病)
2. 妇科专项检查
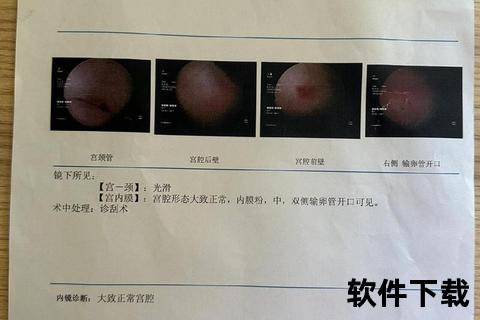
微环境分析:白带常规(排除炎等急性感染)
影像学评估:
妇科彩超(明确子宫形态、内膜厚度、肌瘤位置)
必要时进行盆腔MRI(精准定位复杂病变如子宫畸形、肌壁间肌瘤)
3. 特殊人群附加项
妊娠相关:尿HCG或血HCG(排除妊娠状态)
代谢疾病:空腹血糖、甲状腺功能(糖尿病患者需调整膨宫液类型)
绝经女性:骨密度检查(长期雌激素缺乏者评估骨质疏松风险)
二、关键操作步骤的医学逻辑
术前准备不仅是检查项目的堆砌,更需理解其背后的临床意义:
1. 宫颈预处理
药物软化:卡前列甲酯栓(对坚硬宫颈效果显著)或米索前列醇(需警惕哮喘、青光眼禁忌证)
机械扩张:术前12小时放置宫颈扩张棒(慎用于未生育女性)
雌激素应用:绝经患者术前半月使用普罗雌烯胶丸(增强组织弹性)
2. 病变预处理
黏膜下肌瘤:GnRH-a类药物预处理3个月可使肌瘤体积缩小30%-50%,降低术中出血风险
严重贫血者:先行铁剂或输血治疗,血红蛋白>80g/L再手术
3. 膨宫系统管理
压力控制:80-100mmHg(相当于自动血压计收缩压水平)
介质选择:
| 介质类型 | 适用场景 | 风险提示 |
||||
| 生理盐水 | 双极电切系统 | 过量仍可致肺水肿 |
| 5%葡萄糖 | 单极电切系统 | 糖尿病患者需监测血糖 |
三、特殊人群的定制化注意事项
1. 孕产妇群体
妊娠期绝对禁忌宫腔镜手术,哺乳期需评估药物代谢周期
疑似宫角妊娠者,需联合超声监测降低穿孔风险
2. 绝经后女性
宫颈萎缩严重者建议延长雌激素预处理至1个月
合并高血压患者需调整膨宫液流速,防止血压骤升
3. 青少年患者
检查需选用超细宫腔镜(直径<5mm)
心理干预与方案并重,避免诊疗创伤
四、术后护理的黄金法则
1. 即时观察:术后2小时监测血压、心率,警惕空气栓塞早期症状(突发呼吸困难、血氧下降)
2. 出血管理:
正常范围:术后7天内少量血性分泌物
预警信号:出血量>月经量或持续超过10天
3. 感染预防:
禁止盆浴、性生活至少2周
体温>38℃或腹痛加剧需立即复诊
4. 功能恢复:
子宫内膜修复期(术后1-3个月)避免剧烈运动
备孕者建议术后3个月经周期再受孕
五、患者常见误区解读
误区1:"无痛=无风险"
真相:全身可能掩盖子宫穿孔体征,需严格掌握适应证
误区2:"检查后马上能怀孕"
真相:宫腔粘连分离术后需放置宫内节育器防止复粘
误区3:"出血少就不用来复查"
真相:术后1个月需超声评估内膜修复情况
通过系统化的术前准备与科学化的术后管理,宫腔镜手术的安全性和有效性已得到显著提升。患者需与医生充分沟通个体化风险,在医疗团队指导下完成从术前评估到康复管理的全周期健康管理。


