子宫内膜是女性生殖系统的重要组成部分,其厚度变化直接关联月经周期与生育健康。许多女性因月经不规律、经量异常或不孕问题就诊时,常被告知与子宫内膜状态相关。理解这一生理过程的规律,有助于消除焦虑、科学应对异常情况。
一、子宫内膜的周期性变化规律
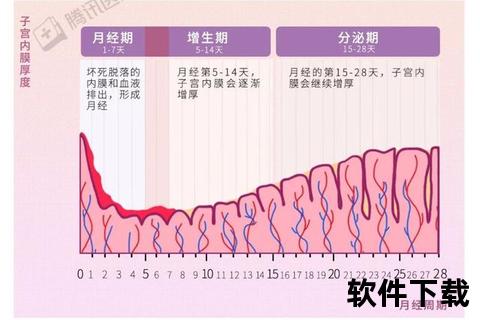
子宫内膜厚度并非固定不变,而是在激素调控下呈现周期性增厚与脱落。一个完整的月经周期分为三个阶段:
1. 月经期(第1-5天)
内膜因激素撤退而脱落,厚度从8-10mm降至1-4mm,伴随经血排出。
关键数值:脱落初期厚度约8-10mm,结束时可恢复至4-6mm。
2. 增生期(第5-14天)
雌激素刺激内膜细胞增殖,厚度从月经后的4-6mm逐渐增至8-10mm。
分期特点:
增生早期(4-6mm)→中期(8-10mm)→晚期(9-10mm)。
3. 分泌期(第15-28天)
孕激素主导,内膜血管丰富、质地松软,厚度达10-15mm,为受精卵着床做准备。若未受孕,激素下降引发新一轮脱落。
二、异常厚度的症状与危害
当内膜厚度偏离正常范围时,可能引发以下问题:
1. 过薄(<7mm)
症状:经量减少(<20ml)、闭经、反复流产或不孕。
病因:多次人流刮宫(占60%以上病例)、卵巢功能衰退、子宫发育畸形。
典型案例:人流术后闭经3个月,B超显示内膜仅5mm,确诊宫腔粘连。
2. 过厚(>15mm)
症状:经期延长(>7天)、经量增多(>80ml)、非经期出血。
病因:雌激素长期刺激(如肥胖、多囊卵巢综合征)、子宫内膜息肉、癌前病变。
风险提示:绝经后女性内膜>5mm需警惕子宫内膜癌。
三、诊断与治疗的科学路径
1. 诊断方法
B超检查:首选经超声,最佳时间为月经干净后3-7天,测量内膜厚度及回声均匀性。
宫腔镜:直接观察宫腔形态,排查粘连、息肉等器质性病变。
2. 治疗方案
过薄治疗:
药物:雌激素(口服或给药)、生长激素。
手术:宫腔镜下粘连分离术,术后辅以防粘连凝胶。
新兴疗法:高压氧治疗(2.0ATA压力,每日1次)可增加内膜血流,妊娠率提升30%。
过厚治疗:
药物:孕激素(地屈孕酮)、GnRH-a抑制雌激素。
手术:诊刮术病理检查,息肉或肌瘤行电切术。
四、日常管理与预防策略
1. 生活习惯调整
避免熬夜(褪黑素分泌紊乱影响激素平衡)。
控制体重(BMI>25时,脂肪细胞转化雌激素风险增加)。
2. 特殊人群注意事项
备孕女性:内膜厚度<7mm时建议延迟受孕,优先进行内膜修复。
绝经女性:每年妇科检查,关注异常出血,必要时内膜活检。
3. 就医信号
经期超过7天、经量浸透卫生巾每小时1片、非经期出血。
备孕1年未孕或2次以上流产史。
五、常见误区澄清
1. “内膜越厚越容易怀孕”
事实:8-14mm为理想着床厚度,>15mm反而降低容受性。
2. “经血颜色深代表内膜异常”
事实:血液氧化后颜色变深属正常,需结合经量及周期判断。
子宫内膜的健康状态是女性生殖力的“晴雨表”。通过定期监测、及时干预,多数厚度异常问题可逆转。建议女性建立月经日记(记录周期、经量、症状),出现异常时优先选择月经干净后3天就诊,避免因检查时机不当导致误诊。

