月经周期是女性生殖健康的晴雨表,当这张生理时间表出现紊乱时,往往预示着更深层的健康隐患。近年来,随着生活方式改变和环境因素影响,育龄女性中约60%存在不同程度的月经周期异常,其中有近40%的不孕症与月经失调密切相关。这种看似普通的生理现象,实则是生殖系统发出的健康警示。
一、月经周期与生育力的生物学关联
正常月经周期由下丘脑-垂体-卵巢轴精密调控,其核心功能是产生成熟卵泡并维持子宫内膜的同步发育。当月经周期出现以下异常时,生育力可能受损:
1. 周期紊乱(短于21天或超过35天)导致排卵时间无法预测,与卵子相遇窗口期错位
2. 经量异常(超过80ml或少于20ml)提示子宫内膜容受性改变,如月经过少常见于卵巢储备功能下降,月经过多可能伴发子宫肌瘤或内膜病变
3. 闭经超3个月可能引发卵巢早衰或垂体功能异常,临床数据显示闭经患者中33%存在不可逆生育力损伤
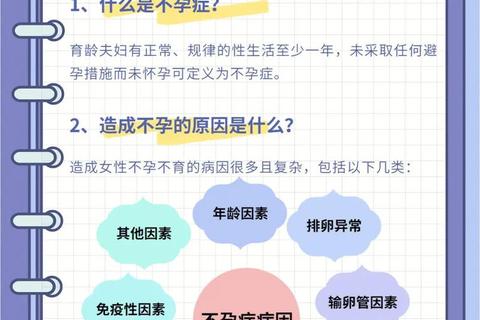
二、五大核心致病机制解析
1. 排卵功能障碍
多囊卵巢综合征(PCOS)占无排卵性不孕的70%,其典型特征包括高雄激素血症、胰岛素抵抗和卵巢多囊样改变。这类患者卵巢内多个小卵泡停滞发育,形成"卵泡发育堰塞湖"现象。
2. 子宫内膜容受性受损
黄体功能不足导致孕酮分泌不足,使子宫内膜无法完成分泌期转化。统计显示反复流产女性中41%存在黄体功能缺陷。近年研究还发现,子宫内膜微生物群紊乱可能通过激活局部免疫反应影响胚胎着床。
3. 输卵管微环境改变
慢性盆腔炎引起的输卵管粘连,不仅造成机械性阻塞,更会破坏输卵管上皮细胞纤毛摆动功能。值得警惕的是,约35%的输卵管异常患者早期仅表现为月经周期轻度改变。
4. 代谢综合征连锁反应
BMI超过24的女性,脂肪细胞分泌的瘦素会干扰GnRH脉冲分泌,形成"肥胖-内分泌紊乱-排卵障碍"的恶性循环。这类患者即使通过辅助生殖技术受孕,妊娠期糖尿病发生率也较正常体重者高3倍。
5. 应激性生殖轴抑制
持续心理压力可使皮质醇水平升高67%,直接抑制促性腺激素释放。临床观察发现,从事高强度脑力工作的女性,其卵泡期缩短概率是普通人群的2.3倍。
三、阶梯式诊疗策略
第一阶段:基础评估(1-3个月)
第二阶段:个性化干预
生活方式重塑:
医疗干预方案:
1. 促排卵治疗:克罗米芬联合二甲双胍方案,可使PCOS患者排卵率达82%
2. 内膜准备技术:对于薄型子宫内膜,采用粒细胞集落刺激因子宫腔灌注
3. 辅助生殖技术:当自然受孕困难时,宫腔内人工授精(IUI)可作为首选
中西医结合路径:
四、关键预警信号与就医时机
建议立即就医的情况包括:
需要特别关注35岁以上女性群体,该年龄段月经紊乱合并卵巢储备下降的比例达58%。建议每6个月进行生殖力评估,包括窦卵泡计数和激素水平追踪。
五、预防性健康管理
1. 营养防御线:
2. 环境毒素防护:
3. 压力缓冲机制:
生殖健康管理需要医患协同努力,当月经周期这个天然生物钟出现偏差时,及时的专业干预能有效守护生育潜能。记住,规律的月经不仅是生殖力的保障,更是整体健康的重要指征。
