阿莫西林作为青霉素类抗生素的代表药物,自20世纪70年代问世以来,已成为对抗细菌感染的核心武器之一。公众对其作用机制和适应症的认知仍存在诸多误区。例如,有人将其视为“万能消炎药”,甚至自行用药治疗普通感冒,这不仅无效,还可能加速细菌耐药性的产生。本文将从科学角度解析阿莫西林的抗菌机制、适应症及合理用药原则,帮助读者正确认识这一药物。
一、阿莫西林如何杀灭细菌?——抗菌机制详解
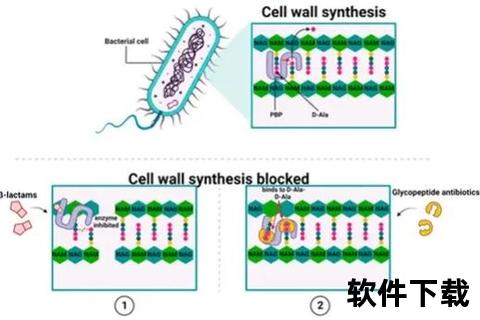
阿莫西林的核心作用在于破坏细菌细胞壁的合成,这一过程通过以下步骤实现:
1. 靶向细菌的“生命盔甲”
细菌细胞壁的主要成分是肽聚糖,其功能类似建筑物的钢筋骨架。阿莫西林通过模仿细菌合成肽聚糖所需的底物结构,“欺骗”细菌将其摄入体内。
2. 抑制关键酶的活性
进入细菌后,阿莫西林与转肽酶(一种参与细胞壁交联的关键酶)结合,阻止肽聚糖链的交联反应。这导致细菌细胞壁无法形成完整结构,最终在高渗透压作用下破裂死亡。
3. 广谱抗菌但非万能
耐药性警示:部分细菌通过产生β-内酰胺酶破坏阿莫西林结构,导致治疗失败。此时需联用克拉维酸等酶抑制剂(如阿莫西林/克拉维酸钾复合制剂),以恢复药物活性。
二、阿莫西林适用于哪些疾病?——科学识别适应症

阿莫西林并非“包治百病”,其疗效严格局限于敏感菌引起的感染:
1. 呼吸道感染
2. 泌尿生殖系统感染
3. 皮肤及软组织感染
4. 特殊人群的谨慎使用
误区纠正:普通感冒、流感等病毒性疾病使用阿莫西林无效,盲目用药可能引发过敏或肠道菌群紊乱。
三、如何规避用药风险?——常见误区与应对策略
1. 过敏风险不可忽视
2. 剂量与疗程的“双刃剑”
3. 药物联用的协同与拮抗
四、未来方向:对抗耐药性的新希望
1. 复合制剂的优化
研究显示,阿莫西林与克拉维酸的比例直接影响抗菌活性(2:1或4:1效果更佳),新型缓释剂型可延长药物作用时间。
2. 耐药性监测技术
快速基因检测可识别产酶菌,指导精准用药。
3. 非抗生素药物的影响
最新研究发现,抗抑郁药可能通过诱导细菌氧化应激加速耐药性产生,提示需关注药物联用的潜在风险。
五、给读者的实用建议
1. 用药前“三问”
2. 家庭用药管理
3. 就医信号识别
若出现以下情况需立即就诊:
阿莫西林是人类对抗感染性疾病的重要工具,但其价值建立在科学认知与合理使用的基础上。唯有摒弃“神药”思维,才能真正发挥其救命作用,延缓耐药危机的到来。