新生儿出生后,皮肤或眼白泛黄是许多家长遇到的第一个健康挑战。数据显示,约60%的足月儿和80%的早产儿会出现这种被称为“黄疸”的现象。尽管大部分黄疸会自然消退,但若未及时识别和处理,极少数案例可能引发脑损伤等严重后果。本文将系统解析黄疸的成因、判断标准及科学应对方案,帮助家长在呵护新生命时做到心中有数。
一、新生儿黄疸的本质:胆红素代谢的“过渡期”
黄疸的黄色来源于血液中胆红素的堆积。胎儿时期,婴儿需要大量红细胞运输氧气;出生后自主呼吸建立,多余的红细胞被分解,释放出大量胆红素。此时新生儿肝脏功能尚未成熟,处理胆红素的能力有限,导致其在体内积聚,进而通过皮肤和黏膜显现为黄色。
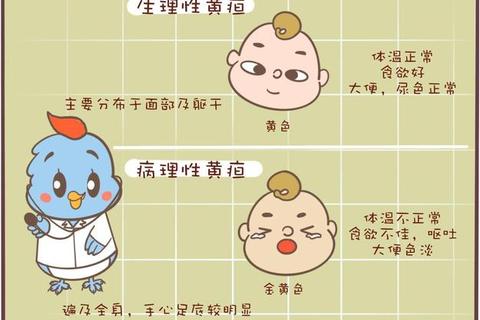
生理性黄疸与病理性黄疸的根本区别在于胆红素水平是否超过安全阈值。前者通常在出生后2-3天出现,7-10天消退,胆红素峰值低于12mg/dl;后者则可能出生24小时内出现,或持续超过2周,胆红素每日上升超过5mg/dl。
二、识别危险信号:何时需要紧急干预?
1. 观察黄疸的“三要素”
2. 科学检测手段
三、黄疸的科学应对:分级处理策略
1. 生理性黄疸:促进代谢是关键
2. 病理性黄疸:医疗干预不可延误
特别提示:母乳性黄疸占晚发型黄疸的30%,表现为出生1周后黄疸持续,但婴儿精神、体重增长正常。通常无需停母乳,仅需定期监测。
四、家庭护理的三大误区与正确做法
1. 误区:用金银花水洗澡退黄
科学依据:皮肤吸收胆红素能力极弱,药浴可能引发过敏。
2. 误区:停母乳3天必能退黄
科学依据:仅部分晚发型母乳性黄疸需短时暂停,且需医生评估。盲目停乳可能影响泌乳。
3. 正确护理:
五、预防与监测:降低风险的双重保障
理性应对,守护生命初期的“黄金警报”
面对新生儿黄疸,过度焦虑与盲目忽视都不可取。掌握“早观察、勤喂养、速就医”的原则,既能避免延误治疗,也能减少不必要的医疗干预。记住,当黄疸蔓延至手脚心,或婴儿出现异常哭闹、拒食时,请立即联系儿科医生——这是保护孩子免受胆红素脑病威胁的关键时间窗。用科学知识武装自己,每个家庭都能成为新生儿健康的第一道防线。
