肠道炎症治疗药物选择指南:常用消炎药推荐及使用建议
adminc2025-04-10心理健康专栏9 浏览
肠道炎症是困扰许多人的常见健康问题,其症状可能从轻微的腹部不适到严重的腹泻、便血甚至危及生命的并发症。面对琳琅满目的消炎药,患者常陷入“该选哪种药”“如何安全使用”的困惑。本文以循证医学为基础,结合最新临床指南和研究成果,系统解析肠道炎症的治疗策略。
一、肠道炎症的常见类型与核心病因
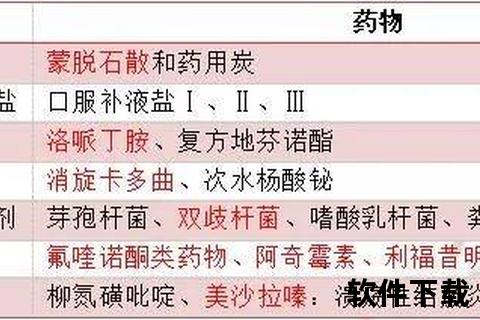
肠道炎症可分为感染性与非感染性两大类。感染性炎症多由病毒(如诺如病毒、轮状病毒)、细菌(如沙门氏菌、大肠杆菌)或寄生虫引起,表现为急性腹泻、呕吐等。而非感染性炎症则包括溃疡性结肠炎、克罗恩病等自身免疫性疾病,表现为慢性腹痛、黏液脓血便。值得注意的是,约50%的急性肠胃炎患者因自行滥用抗生素导致肠道菌群紊乱,反而加重病情。
二、治疗药物的科学选择原则
(一)针对感染性炎症的药物
1. 抗生素的精准使用
细菌感染:头孢克肟(第三代头孢菌素)对沙门氏菌、志贺菌有效,儿童剂量为1.5-6mg/kg/天。喹诺酮类药物(如左氧氟沙星)适用于成人沙门菌肠炎,但孕妇禁用。
寄生虫感染:甲硝唑是阿米巴肠炎的首选,需注意其神经毒性,疗程不超过10天。
2. 抗病毒与止泻辅助药物
病毒性胃肠炎以对症治疗为主:口服补液盐预防脱水,蒙脱石散吸附毒素。诺如病毒感染病程通常自限(1-3天)。
(二)非感染性炎症的阶梯治疗
1. 氨基水杨酸类药物
美沙拉嗪:轻中度溃疡性结肠炎的一线药物,通过抑制前列腺素合成减轻炎症。直肠病变者可联用栓剂或灌肠剂提高疗效。
2. 糖皮质激素
布地奈德:新型局部作用激素,全身副作用较传统激素(如泼尼松)减少50%,适用于中重度克罗恩病急性期。
3. 免疫调节剂与生物制剂
硫唑嘌呤:用于激素依赖患者的维持治疗,需定期监测肝功能和血常规。
抗TNF-α单抗(如英夫利西单抗):对传统治疗无效的重度患者,临床缓解率可达38.8%。
维得利珠单抗:靶向肠道特异性整合素,全身免疫抑制风险低,适合合并感染风险高的患者。
4. 新型小分子药物
JAK抑制剂(如托法替尼):口服便捷,但对血栓风险人群需慎用。2023年临床试验显示,AI研发的PHD抑制剂ISM5411在促进肠黏膜修复方面展现潜力。
三、特殊人群的用药警示
1. 孕妇
急性肠炎优先选择益生菌(如双歧杆菌)调节菌群,严重细菌感染时可短期使用头孢克肟(B1类药)。禁用诺氟沙星(影响软骨发育)、洛哌丁胺(致畸风险)。
2. 儿童
病毒性腹泻禁用止泻药(如洛哌丁胺),以防肠麻痹。补锌治疗(6月龄以上20mg/天)可缩短病程。
3. 老年患者
避免长期使用NSAIDs类止痛药(如布洛芬),以防诱发消化道出血。免疫抑制剂需根据肾功能调整剂量。
四、用药安全与自我管理
1. 三大用药误区
误区一:“腹泻就吃抗生素”——70%急性腹泻为病毒性,滥用抗生素破坏肠道屏障。
误区二:“激素见效快就长期用”——系统性激素使用超过3个月,骨质疏松风险增加40%。
误区三:“症状消失立即停药”——溃疡性结肠炎维持治疗需持续1-2年,擅自停药复发率达60%。
2. 家庭应急处理
轻度腹泻:口服补液盐(每包兑250ml温水)预防脱水,每日监测尿量(成人应>1200ml)。
突发便血:记录出血量(如“每日超过5次血便”)、颜色(鲜红或暗红),及时送检粪便样本。
五、何时必须就医?
出现以下任一情况需立即就诊:
持续高热(体温>39℃)伴意识模糊
腹泻导致6小时内无排尿(成人)或婴儿尿布干燥超过3小时
呕吐物带血或排泄物呈柏油样
六、预防策略与饮食建议
1. 抗炎饮食模式
增加ω-3脂肪酸(深海鱼、亚麻籽油)、发酵食品(酸奶、纳豆)
减少精制糖、红肉摄入(每周不超过500g)
2. 高危人群筛查
有IBD家族史者建议定期检测钙卫蛋白(粪便标志物),较传统检查敏感度提升30%
肠道炎症的药物治疗需要“量体裁衣”,既要避免过度治疗,也要防止延误病情。掌握科学用药原则、识别危险信号、建立个体化健康管理方案,是守护肠道健康的关键。当症状持续或加重时,请务必寻求专业消化科医生的系统评估。(本文数据更新至2024年临床证据)
> 本文引用的临床指南与药物信息来源于中华医学会消化病学分会、Mayo Clinic等权威机构,具体用药请遵医嘱。

